سودوموناس یک ابرباکتری در عفونت های بیمارستانی
مقدمه
عفونتهای بیمارستانی (Nosocomial Infections) یکی از چالشهای بزرگ سیستم بهداشت جهانی هستند. در حالی که بیمارستانها مکانهایی برای بهبود هستند، گاهی میتوانند میزبان باکتریهای فرصتطلبی باشند که نسبت به آنتیبیوتیکها مقاوماند. در میان این باکتریها، سودوموناس آئروژینوزا (Pseudomonas aeruginosa) به عنوان یک “کابوس بیمارستانی” شناخته میشود. این مقاله به بررسی دقیق این باکتری، سایر عوامل عفونتزای بیمارستانی و نقش حیاتی آزمایشگاه در تشخیص آنها میپردازد.
سودوموناس آئروژینوزا چیست؟
سودوموناس آئروژینوزا یک باکتری گرم منفی و میلهای شکل است که تقریباً در همه جا (خاک، آب و پوست) یافت میشود، اما در محیطهای بیمارستانی رفتار متفاوتی دارد.
ویژگیهای بارز:
علاقه به رطوبت: این باکتری عاشق محیطهای مرطوب است (سینکها، دستگاههای بخور، دستگاههای تنفس مصنوعی و محلولهای ضدعفونی غیراستاندارد).
تولید پیگمان (رنگدانه): اغلب باعث ایجاد چرک آبی-سبز در زخمها میشود (به دلیل تولید پیوسیانین).
بوی خاص: عفونتهای ناشی از آن گاهی بویی شبیه به انگور یا نان ذرت مکزیکی (تورتیا) دارند.
چرا سودوموناس خطرناک است؟
این باکتری برای افراد سالم خطر کمی دارد، اما برای بیماران بستری، بهویژه در بخش مراقبتهای ویژه (ICU)، یک تهدید جدی است.
تشکیل بیوفیلم (Biofilm): سودوموناس میتواند یک لایه لزج و محافظ دور خود بسازد که آن را به کاتترها، لولههای تنفسی و بافت ریه میچسباند و از نفوذ آنتیبیوتیکها جلوگیری میکند.
مقاومت آنتیبیوتیکی: این باکتری بهطور ذاتی نسبت به بسیاری از داروها مقاوم است و به سرعت مکانیسمهای جدید مقاومت را یاد میگیرد (MDR).
هدف قرار دادن بیماران خاص: بیماران دارای سوختگی، فیبروز کیستیک (CF)، و کسانی که سیستم ایمنی ضعیفی دارند (مانند بیماران شیمیدرمانی) اهداف اصلی هستند.
سایر باکتریهای مهم عفونتزای بیمارستانی
در دنیای پزشکی، ۶ باکتری وجود دارند که به دلیل مقاومت دارویی بالا و شیوع در بیمارستانها به گروه ESKAPE معروفاند. سودوموناس یکی از آنهاست، اما بقیه عبارتند از:
انتروکوکوس فیسیوم (Enterococcus faecium): مقاوم به وانکومایسین (VRE)، شایع در عفونتهای خون و زخم جراحی.
استافیلوکوکوس اورئوس (Staphylococcus aureus): معروف به MRSA؛ عامل اصلی عفونتهای پوستی، ذاتالریه و عفونت خون.
کلبسیلا پنومونیه (Klebsiella pneumoniae): عامل مهم ذاتالریه و عفونتهای ادراری در بیماران دارای سوند.
آسینتوباکتر بومانی (Acinetobacter baumannii): مشهور به “باکتری عراق” (به دلیل شیوع در مجروحان جنگی)؛ بسیار مقاوم و شایع در ICU.
انتروباکتر (Enterobacter species): باکتریهای رودهای که میتوانند به سایر نقاط بدن مهاجرت کرده و عفونت ایجاد کنند.

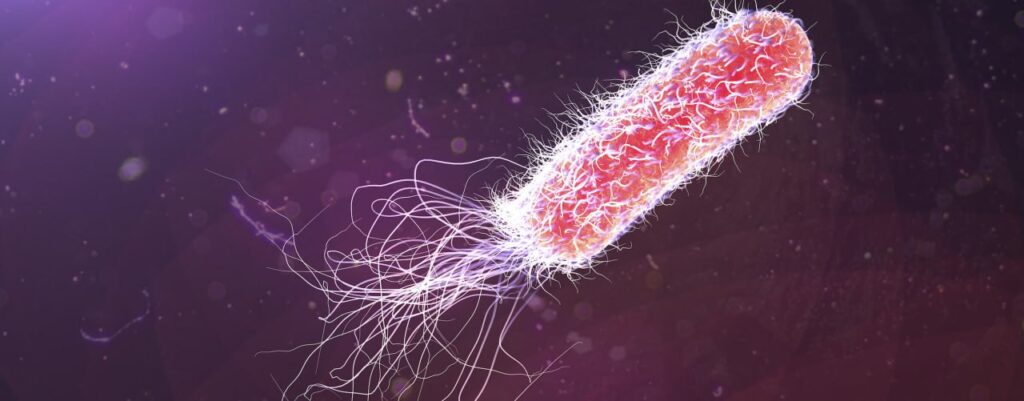
تشخیص دقیق و سریع در آزمایشگاه، مرز بین مرگ و زندگی است. خدمات آزمایشگاهی در این زمینه شامل مراحل زیر است:
کشت و شناسایی (Culture & ID):
نمونهگیری از خون، ادرار، خلط یا ترشحات زخم.
استفاده از محیطهای کشت اختصاصی (مانند مککانکی آگار برای گرم منفیها).
مشاهده کلنیهای دارای جلای فلزی یا تولید رنگدانه سبز در مورد سودوموناس.
تست حساسیت آنتیبیوتیکی (Antibiogram):
حیاتیترین مرحله برای پزشک. آزمایشگاه تعیین میکند که باکتری دقیقاً به کدام آنتیبیوتیک حساس و به کدام مقاوم است تا از تجویز داروی بیاثر جلوگیری شود.
روشهای مولکولی (PCR):
برای تشخیص سریع ژنهای مقاومت دارویی در موارد اورژانسی.
پیشگیری و کنترل: توصیههایی برای بیماران و همراهان
هرچند کنترل اصلی بر عهده کادر درمان است، اما مراجعین نیز نقش دارند:
شستشوی دست: مهمترین سد دفاعی. قبل و بعد از تماس با بیمار بستری، دستان خود را بشویید.
مراقبت از کاتترها: اگر بیمار شما سوند ادراری یا آنژیوکت دارد، هرگونه قرمزی یا درد در محل ورود را سریعاً به پرستار اطلاع دهید.
عدم مصرف خودسرانه آنتیبیوتیک: مصرف بیرویه آنتیبیوتیک در خانه، باکتریهای بدن شما را مقاوم میکند و اگر در بیمارستان بستری شوید، درمان شما سختتر خواهد شد.
ساعت کاری آزمایشگاه:
شنبه تا چهارشنبه 7:30 صبح تا 22
پنجشنبه 7:30 صبح تا 20
شماره تماس پذیرش: 05138401242 – 05138462978
لینک های مرتبط:
همکاری با ما
تماس با ما
درباره ما
آدرس آزمایشگاه:
مشهد، خیابان احمدآباد، خیابان محتشمی 1، ساختمان شفا
حقوق مالکیت معنوی این وب سایت برای آزمایشگاه سمش محفوظ است./ طراح نجمه زارعی مقدم
